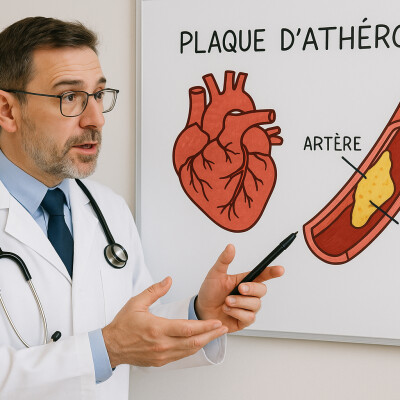
Speaker #0Bonjour, je m'appelle Grégoire Couchoy, je suis cardiologue. Je vous propose, à travers ces podcasts, de vous partager mon univers professionnel et de vous faire découvrir une étonnante machine, votre cœur. À travers des conseils pratiques, des interviews de soignants ou des récits et témoignages poignants de héros du quotidien, ce podcast a pour but de vous toucher en plein cœur. Petit disclaimer aussi pour vous rappeler que les sujets abordés sont là à titre informatif et s'appuient sur les données validées de la science dans le but de vous aider à prendre davantage soin de votre santé. Ces informations ne sauraient se substituer à un conseil médical. Par conséquent, en cas de doute, parlez-en avec votre médecin. Aujourd'hui, nous allons parler d'un sujet que tout le monde connaît de nom, mais que peu de gens comprennent vraiment en détail, l'analyse de votre bilan sanguin de cholestérol, ou plutôt, devrais-je dire, l'analyse des lipoprotéines, comme vous le savez très bien, puisque vous avez saisi la différence subtile de sémantique qui prête tout autant à la confusion après avoir écouté les précédents épisodes. Et pour cela, vous pouvez réécouter... cet épisode à partir du lien en haut de la vidéo pour reprendre ces informations. Aujourd'hui, je vais donc craquer le code et vous révéler comment votre médecin analyse les résultats de votre prise de sang sur le cholestérol, ce qu'on appelle en jargon médical une EAL pour exploration d'une anomalie lipidique. Ne vous enfuyez pas en entendant ces termes, on va tout décortiquer de façon simple, pédagogique avec des chiffres. concrets, un peu d'humour sinon c'est pas drôle et surtout des conseils selon les recommandations de la Société Européenne de Cardiologie que j'en appelle ESC de 2021. Cela va permettre de bien comprendre ce que veulent dire vos taux de cholestérol, comment ils sont évalués et pourquoi c'est si important en cardiologie en termes de diagnostics et de prévention. Donc, installez-vous confortablement, peut-être même avec un bon café. car je vais vous accompagner pour quelques dizaines de minutes. Pour commencer, je ne vais pas revenir sur les précédents épisodes, mais quand même, je pense qu'il peut être important de les réécouter pour vous rafraîchir la mémoire. Les liens se trouveront sur la page principale de la chaîne. Cela vous permettra de mieux saisir ce qui se cache derrière les termes cholestérol, lipoprotéines, synthèse du cholestérol, traitement médicamenteux et non médicamenteux de l'hypercholestérolémie, tels que l'alimentation, l'activité physique, la phytothérapie, les fameuses statines ou les étimibs et les petits nouveaux comme les anti-PCSK9. Il y a 15 jours, je vous parlais aussi de l'évaluation du risque cardiovasculaire. Vous allez comprendre pourquoi c'est très important aujourd'hui, car les seuils d'intervention, c'est-à-dire les... niveaux de cholestérol à partir desquels on doit agir, notamment en termes de traitement, qu'ils soient médicamenteux ou non, dépendent de votre niveau de risque cardiovasculaire. Il est donc important de consulter un professionnel de santé pour évaluer votre risque et ça sera seulement à partir de ce moment-là que vous connaîtrez la norme de votre propre niveau de cholestérol qu'il faudrait avoir. Et pour preuve, vous avez certainement déjà dû voir qu'il y avait des tableaux sous les chiffres de vos différents niveaux de cholestérol, et bien c'est pour cette raison. Parce que le taux attendu s'analyse en fonction de votre risque cardiovasculaire global. Et finalement, on pourrait même dire que c'est ça que l'on traite. Vous pouvez donc retrouver l'épisode à partir du lien qui se trouve en haut de l'épisode. Un peu par là, et autrement dit, je vais déjà un peu vous spoiler un peu l'émission. Non, il n'y a pas de normes du cholestérol qui pourraient s'appliquer à tout le monde. L'angle de lecture de vos analyses dépend de l'environnement dans lequel vous évoluez. Mais alors, la question que vous vous posez, à savoir comment ça se lit un bilan lipidique, a-t-elle du sens ? Eh bien oui, et pour être honnête, c'est assez subtil, parce qu'il n'y a pas toujours de vérité entre les différents médecins que vous verrez. Ça peut même créer de la confusion dans votre esprit, car vous allez chercher à comparer éventuellement avec d'autres personnes autour de vous, voire même vous pourriez ressortir de chez votre médecin et entendre, et bien votre bilan de cholestérol est plutôt rassurant parce que même si vous fumez et que vous avez un peu de tension, vous avez quand même de la chance d'avoir des analyses aussi bonnes, ce qui ne devrait évidemment pas vous inciter à continuer votre mauvaise hygiène de vie, alors que d'autres médecins pourraient vous dire « Malgré tous vos efforts et une bonne hygiène de vie qui serait impeccable, vos analyses de cholestérol ne sont pas bonnes du tout et il va falloir envisager un traitement pour faire baisser votre niveau de LDL cholestérol. » Ça peut vous rendre un peu dubitatif, et je l'entends très bien, puisque je le vois en pratique courante, ça peut s'entendre, mais en tout cas, faites confiance à votre médecin, s'il vous conseille des examens ou une meilleure hygiène de vie ou même un traitement d'emblée, il a de réelles raisons légitimes de le faire, et c'est ce que l'on va essayer de voir ensemble aujourd'hui. Donc, si tout ça vous intéresse, je vous invite à écouter cet épisode très riche en informations. C'est parti, pas de jargon incompréhensible, je vais tâcher de vous donner du clair et du concret. Mais avant de commencer, si vous ne voulez pas rater un épisode et en recevoir une notification, je vous invite à vous abonner à l'émission, cela fera aussi grandir la communauté. Explosez également le bouton j'aime sur votre plateforme d'écoute préférée, cela m'aidera énormément et récompensera également le travail que je fais. N'hésitez pas à me faire part dans les commentaires des sujets que vous souhaiteriez que j'aborde, car c'est vous qui faites vivre le cœur de ce podcast. Mais avant de vous faire découvrir tout ça, place à la minute réponse à vos questions. Aujourd'hui, je réponds à la question posée par Apkatchoukita. L'étude Jupiter a été interrompue précocement par le comité d'éthique d'Oxford. Les statines auraient-elles un effet pléiotrope ? C'est une excellente question. Oui, les statines ont ce que l'on appelle des effets pléiotropes, c'est-à-dire des effets bénéfiques indépendants de la seule baisse du cholestérol LDL. Autrement dit, les effets vont bien au-delà de la simple baisse de LDL. Elles ont par exemple une action anti-inflammatoire qui a été illustrée dans l'étude Jupiter par la baisse de la CRP qui est un marqueur d'inflammation. Elles améliorent aussi la fonction des artères, la fonction endothéliale et stabilisent des plaques d'athérome. Autrement dit, elles évitent qu'elles se rompent, ce qui peut créer un infarctus. Et elles réduisent également le stress oxydatif de façon indépendante au niveau de cholestérol. Résultat, même chez des patients qui ont un LDL initialement bas mais une CRP élevée, Par exemple, dans l'étude Jupiter, la rosuvastatine a permis de réduire significativement les événements cardiovasculaires au point que l'étude a dû être arrêtée plus tôt que prévu pour des raisons éthiques. C'est aussi pour cela que les statines sont parfois prescrites même quand le LDL n'est pas très élevé, mais que le risque cardiovasculaire global, lui, est important. Continuez à me poser vos questions et j'en choisirai une pour le prochain épisode. Alors, à vos claviers ! Imaginons une minute, de manière concrète, que vous avez entre vos mains les résultats de votre dernière prise de sang. Vous voyez votre bilan de cholestérol et, panique à bord, il y a des étoiles de partout qui scintillent à côté de chaque chiffre de votre bilan de cholestérol. Vous allez voir votre cardiologue préféré et là, surprise, on vous explique que tout va bien. Mais pourquoi ? Eh bien, sur vos analyses figurent généralement plusieurs lignes avec des chiffres et des unités qui ne sont pas toujours très intuitives, je vous l'accorde. En fait, un bilan lipidique standard comporte au minimum le cholestérol total, le cholestérol LDL, le cholestérol HDL et les triglycérides. Parfois, d'autres éléments sont ajoutés, on en parlera plus loin, mais on va voir ces paramètres en tout cas un par un. Le cholestérol total tout d'abord, c'est comme son nom l'indique, la quantité totale de cholestérol qui se trouve dans le sang. Cela inclut tout le cholestérol transporté par toutes les lipoprotéines, HDL, LDL et d'autres plus minoritaires. Souvent, le laboratoire indique qu'un taux de cholestérol total souhaitable doit être inférieur à 2 g par litre. Ça reste une référence générale, puisqu'effectivement... Un cholestérol total à plus de 2 g par litre peut indiquer un excès, mais on ne peut pas interpréter le cholestérol total tout seul sans regarder le détail. Par exemple, un cholestérol total de 2,4 g par litre peut être très préoccupant chez une personne qui a majoritairement du LDL, alors qu'il sera moins inquiétant chez une personne qui a beaucoup de HDL. C'est pourquoi les médecins ont affiné l'analyse en regardant surtout le LDL et le HDL séparément. voire le rapport cholestérol total sur HDL dont on va parler. Et d'ailleurs, les nouvelles recommandations européennes proposent même de se baser plutôt sur le cholestérol non HDL, donc le total moins le HDL, ce qui va donc regrouper toutes les fractions de cholestérol qui sont dites athérogènes. Cela va permettre d'évaluer le risque, cela reflète l'intégralité du cholestérol qui peut boucher les artères. Le cholestérol non HDL, il est très simple à calculer, c'est le cholestérol total moins le HDL. Cela inclut donc le LDL et d'autres lipoprotéines dites athérogènes comme certains VLDL, les IDL, les chylomicrons résiduels, la lipoprotéine petit a que l'on ne va pas forcément doser en pratique courante et ça donne une bonne idée du risque que ces lipoprotéines viennent boucher vos artères. Mais... Rassurez-vous, si votre prise de sang ne mentionne pas explicitement le non-HDL, votre médecin pourrait le déduire si besoin. Parlons du cholestérol LDL. Le LDL cholestérol, c'est donc ce fameux mauvais cholestérol. Écoutez bien ce que je vais vous dire ici, c'est important. Le LDL cholestérol de votre analyse, il s'agit de la quantité totale de cholestérol transporté par les lipoprotéines LDL. Mais ça n'est pas... le nombre de particules LDL dans votre sang. Et cette nuance est importante, j'y reviendrai un peu plus tard vers la fin de l'épisode. Je vous invite donc à être bien attentif pour la suite. Sur vos résultats, il est parfois noté LDL cholestérol calculé. Pourquoi ? Eh bien souvent le LDL est obtenu par calcul avec une formule, la formule de Friedwald, à partir donc du cholestérol total, du HDL et des triglycérides selon la formule cholestérol total égale LDL plus HDL plus triglycérides sur 5. Ce calcul suppose que vous étiez à jeun et que vos triglycérides ne sont pas trop élevés. puisque si les triglycérides sont très hauts, au-delà de 3 à 4 g par litre, le LDL calculé n'est plus fiable. Et le laboratoire peut faire un dosage direct du LDL ou indiquer que celui-ci n'est pas calculable. On pourra alors faire un dosage direct du LDL par des méthodes de laboratoire spécifiques comme la centrifugation ou des techniques de chromatographie. Je ne vais pas rentrer dans les détails, c'est plus précis en tout cas, mais cette méthode est souvent plus coûteuse, plus longue. et elle peut nécessiter des équipements spécialisés qui ne sont pas toujours disponibles dans tous les laboratoires. Aussi, cela implique un protocole complexe qui n'est pas toujours jugé nécessaire si les triglycérides restent dans des limites acceptables. C'est pourquoi dans la plupart des cas, le laboratoire préférera simplement indiquer que le cholestérol n'est pas calculable lorsque les triglycérides sont trop hauts et peut recommander donc un dosage direct du LDL si cela est jugé nécessaire pour la prise en charge clinique. Cette approche est... plus souvent utilisée lorsque l'évaluation des risques cardiovasculaires exige une précision plus grande ou lorsque des traitements spécifiques sont envisagés. Mais quoi qu'il en soit, c'est le chiffre central pour évaluer le risque cardiovasculaire lié au cholestérol. Historiquement, on considérait qu'un LDL normal devait être inférieur à 1,6 g par litre chez quelqu'un qui n'aurait pas de facteur de risque cardiovasculaire. Et si la personne avait déjà un ou plusieurs facteurs de risque comme le tabac, l'hypertension artérielle, le diabète ou des antécédents familiaux de maladies cardiovasculaires précoces, eh bien on recommandait un LDL en dessous de 1,3 g par litre. Ces chiffres sont encore souvent utilisés comme repères sur les bilans et vous pouvez encore les voir, mais globalement un LDL en tout cas au-dessus de 1,6 g par litre commencera à être élevé pour n'importe qui. Mais c'est important, les objectifs... de LDL à atteindre vont dépendre aujourd'hui de votre niveau de risque cardiovasculaire global. On va détailler dans la section suivante les cibles spécifiques selon les recommandations de la Société Européenne de Cardiologie de 2021, mais retenez que pour l'instant... Plus votre risque est élevé, plus on va vouloir faire baisser le niveau de LDL. A l'extrême, chez une personne qui serait à très haut risque, par exemple qui a déjà fait un infarctus, eh bien on vise un LDL très bas, en dessous de 0,55 g par litre. Et à l'opposé, une personne jeune, en bonne santé, qui n'a pas de facteur de risque cardiovasculaire, pourra tolérer un LDL un peu plus élevé, sans toutefois, selon les recommandations, dépasser 1,16 g par litre idéalement. On va y revenir dans un instant avec des chiffres concrets. Passons au cholestérol HDL, dit bon cholestérol. Sur votre feuille, on vous indiquera qu'il est bon d'avoir un HDL élevé. En pratique, un HDL en dessous de 0,4 g par litre est considéré comme trop bas et c'est donc un facteur de risque cardiovasculaire puisqu'en gros, il n'y a pas assez de nettoyage du cholestérol. Au contraire, un HDL au-dessus de 0,6 g par litre est souvent considéré comme un facteur protecteur, au point que cela pourrait annuler un facteur de risque dans certaines anciennes grilles d'évaluation, mais ça n'est plus tout à fait juste. La réalité, elle n'est pas aussi simple, et la réduction n'a plus de sens quand on sait que la vraie problématique, c'est le lien entre LDL élevé et augmentation du risque cardiovasculaire. Par exemple, dans le calcul du risque cardiovasculaire de Framingham ou d'autres, avoir un HDL très élevé corrige un peu le risque lié aux autres facteurs. Attention toutefois, les études récentes ont montré que ce n'est pas parce que vous montez artificiellement le HDL que vous protégez votre cœur. J'entends par là que les médicaments qui augmentaient fortement le HDL n'ont paradoxalement pas réduit les infarctus. On a même observé que des HDL extrêmement élevés de manière naturelle pouvaient s'accompagner d'une surmortalité. Et vous allez me dire, mais on n'est jamais tranquille. Eh bien, en médecine, comprenez que rien n'est simple. En tout cas, le HDL, c'est plutôt un marqueur de risque qu'une cible directe de traitement. En clair, si vous avez un bon HDL naturellement, eh bien, tant mieux, profitez-en. Mais si vous avez un HDL bas, on ne dispose pas de traitement miracle pour le faire monter, à part l'exercice physique, arrêter de fumer, en gros une bonne hygiène de vie, qui vont donc tendre à augmenter légèrement ce niveau de HDL. Et ça, en tout cas, c'est très bien. On ne va pas, en tout cas, vous donner un médicament juste pour augmenter le HDL, car ça n'a pas prouvé de bénéfice. Et ce qu'il faut retenir, c'est qu'un HDL bas contribue au risque cardiovasculaire, notamment s'il s'accompagne d'un LDL élevé. Les triglycérides maintenant, ce sont un autre type de graisse qui circule dans le sang, essentiellement constitué de lipides issus de l'alimentation et stockés dans le tissu adipeux. Un taux de triglycérides normal est généralement en dessous de 1,5 g par litre. Il peut monter transitoirement après un repas riche, notamment gras ou alcoolisé. Donc le dosage se fait à jeun pour être interprétable et contrairement au cholestérol, le lien entre triglycérides et risques cardiovasculaires a été longtemps peu clair. En réalité, un excès de triglycérides s'observe souvent chez des personnes qui ont d'autres facteurs de risque comme un surpoids, du diabète, etc. Donc c'est embêtant, mais c'est un peu le compagnon de route du cholestérol. Disons qu'un taux de cholestérol modérément élevé, entre 1,5 et 2,5 g par litre, Ajoute du risque cardiovasculaire, mais pas autant qu'un LDL élevé. En revanche, des triglycérides très élevés, au-delà de 4 g par litre, exposent à un risque surtout de pancréatite aiguë, qui est une inflammation potentiellement dangereuse, voire fatale, du pancréas. Donc là, on va s'en préoccuper d'autant plus. Pour faire simple, si vos triglycérides sont un peu hauts, votre médecin vous conseillera surtout d'améliorer votre alimentation, notamment de limiter l'alcool, de perdre un peu de poids, etc. Mais ce n'est qu'en cas de triglycérides vraiment exorbitants qu'un traitement spécifique, parfois par fibrate, pourra être discuté. Mais en tout cas, dans le cadre du cholestérol et du risque cardiaque, retenez que triglycérides élevés et souvent un rapport avec un mauvais style de vie qu'il faudra. à corriger et c'est aussi un marqueur du syndrome métabolique qui s'intègre avec une hypertension artérielle, une glycémie élevée, un périmètre abdominal augmenté, etc. Parlons du rapport cholestérol total sur HDL, le fameux ratio CT sur HDL que vous pouvez rencontrer aussi sur vos prises de sang. Pendant longtemps, on a calculé ce ratio pour affiner l'évaluation du risque. On divise le cholestérol total par le HDL, ce qui donne un nombre sans unité. Et pourquoi ce ratio ? Parce qu'il reflète le déséquilibre qu'il y a entre bon et mauvais cholestérol. Plus le ratio est élevé, plus ça signifie que vous avez... beaucoup de cholestérol total pour pas beaucoup de bon cholestérol. A l'inverse, un ratio bas signifie que votre HDL représente une bonne proportion du cholestérol total. En pratique, un ratio cholestérol total sur HDL supérieur à 5 est considéré comme élevé et associé à un risque cardiovasculaire accru. Et un ratio inférieur à 4 est souhaitable. Par exemple, si vous avez un cholestérol total à 2 g par litre et un HDL à 0,5 g par litre, votre ratio est de 4, ce qui semble correct. Mais si vous avez 2,4 g par litre de cholestérol total et un HDL à 0,4 g par litre, votre ratio est à 6, ce qui n'est pas bon du tout. Le mauvais cholestérol domine largement le bon. Et ce ratio a l'avantage en tout cas d'être simple, mais il est quand même moins utilisé aujourd'hui. Pourquoi ? Parce que... Comme je disais plus haut, on va préférer utiliser directement le non-HDL ou en tout cas d'autres méthodes de calcul de risque qui seront plus complètes. Toutefois, ça reste utile pour interpréter globalement un bilan. Si c'est très élevé, ça doit alerter qu'il y a un gros déséquilibre. Et certains laboratoires l'indiquent encore. Donc voilà, si vous voyez ce ratio, sachez comment le comprendre. Mais ne soyez pas surpris si votre médecin ne s'y attarde pas trop. Il va plutôt regarder vos chiffres de LDL et de HDL individuellement dans le contexte général. Vous vous dites peut-être à ce stade, d'accord j'ai tous ces chiffres, mais concrètement c'est bien ou pas ? Alors pas de panique, on va mettre un peu d'ordre avec des valeurs cibles recommandées, notamment issues de ces recommandations de la Société Européenne de Cardiologie de 2021, qui sont les plus récentes à ce jour. Pour vous donner un aperçu concret des valeurs, retenez qu'un cholestérol total idéal doit être en dessous de 2 g par litre et qu'au-delà, on parle d'hypercholestérolémie légère, au-delà de 2,5 g par litre, c'est significatif, et au-delà de 3 g, en tout cas, c'est une hypercholestérolémie sévère qu'il faudra certainement prendre en charge. Mais rappelez-vous, le cholestérol total tout seul, ça ne suffit pas à évaluer le risque, c'est juste une donnée de base. Ensuite, le LDL cholestérol, selon les recommandations de 2021, les cibles sont plus ou moins strictes selon votre niveau de risque cardiovasculaire personnel. Et je vous invite à réécouter la précédente émission pour mieux comprendre cela. Le lien est par ici. Elles distinguent plusieurs catégories de risques et donc vont attribuer à chacune un objectif de LDL maximal. Chez les personnes qui sont à faible risque cardiovasculaire, une personne par exemple jeune, qui n'a pas de facteur de risque, qui serait en bonne santé, on va viser un LDL cholestérol en dessous de 1,16 g par litre. En cas de risque modéré, en dessous de 1 g par litre. En cas de risque élevé, en dessous de 0,7 g par litre. Et quelqu'un qui serait à risque très élevé, le LDL devrait être en dessous de 0,55 g par litre. grammes par litre et en tout cas après un accident on devrait diviser le niveau par deux. Vous voyez que plus le risque est élevé, plus on va serrer la vis et ces objectifs peuvent vous sembler très bas et en réalité ils le sont. Par exemple en dessous de 0,55 grammes par litre de LDL, c'est vraiment très faible, on parle en tout cas de la plus petite quantité possible de mauvais cholestérol qui va rester dans le sang. Mais cela reste sûr pour autant. Mais pourquoi viser si bas chez des patients qui sont à très haut risque ? Eh bien parce qu'on sait que ça va augmenter leur survie et éviter les récidives d'infarctus ou d'AVC. On n'a pas observé de seuil en dessous duquel baisser le LDL deviendrait dangereux. Il n'y a pas de ce qu'on appelle effet rebond ou J-curve. En clair, A l'inverse de la tension artérielle par exemple, où trop baisser peut être néfaste pour le LDL, en tout cas, plus c'est bas, mieux c'est chez quelqu'un qui serait à très haut risque et donc il n'y a pas de niveau de cholestérol trop bas pour vos artères. Evidemment, cela ne veut pas dire que tout le monde devrait avoir un LDL indétectable. Chez quelqu'un qui est à faible risque, avoir un LDL à 1,20 g par litre peut être tout à fait acceptable et on ne va pas forcément lui faire viser 0,55. Les recommandations proposent d'adapter au cas par cas en fonction du risque et aussi de l'espérance de vie. En ce qui concerne le HDL, il devrait être au-dessus de 0,4 g par litre et idéalement au-dessus de 0,6 mais pas trop élevé puisque je vous l'ai expliqué, ça c'était associé à une surmortalité. Retenez en tout cas que c'est un indicateur, ça n'est pas un objectif thérapeutique direct. On ne vous donnera pas un traitement pour augmenter le HDL, on va plutôt travailler sur d'autres paramètres et une meilleure hygiène de vie. En tout cas, c'est toujours mieux d'avoir un HDL élevé qu'un HDL bas pour simplifier. Les triglycérides, ils devraient être en dessous de 1,5 g par litre. et entre 1,5 et 2 g par litre, on parlera de légère hypertriglycéridémie qui est souvent liée à une mauvaise hygiène de vie. Au-delà de 2 g, c'est significatif, il faudra faire attention et au-delà de 4 à 5 g, là c'est très élevé, ça peut même être dangereux avec le risque de pancréatite comme je vous disais. Dans ce cas, le médecin va agir rapidement pour les faire baisser. D'abord par un régime drastique et ensuite éventuellement des médicaments. Heureusement, c'est au... sont rares, au-delà de 5 g, mais souvent, en tout cas, chez des personnes qui vont avoir une prédisposition, par exemple, génétique, ou en tout cas, un terrain à risque, comme un diabète, notamment déséquilibré, ou une consommation excessive d'alcool régulière. Le rapport cholestérol total sur HDL, je vous l'ai dit, idéalement, en dessous de 4, et au-delà de 5, ça devient plus préoccupant, mais comme je vous le disais, ça n'est pas trop mis en avant dans les guidelines modernes, c'est... En gros, un bon résumé du profil lipidique. Mais disons que si vous avez un ratio élevé, il y aura en tout cas de toute façon un LDL élevé ou un GDL bas qu'il faudra corriger derrière. Donc, on va plutôt revenir aux mêmes mesures. Voilà pour les chiffres. Vous n'êtes pas obligés de tous les retenir par cœur, bien sûr, mais ça vous donne des repères. Pour vous rappeler la notion de risque cardiovasculaire, la catégorisation se fait par le calcul de... L'échelle score 2 aujourd'hui, si vous n'avez pas de maladie déclarée, soit directement par la présence de certains antécédents ou de conditions de santé. Par exemple, sont classés d'office à risque très élevé tous ceux qui ont déjà eu une maladie cardiovasculaire avérée, comme un antécédent d'infarctus ou d'AVC, une artérie sévère, etc. ou qui auraient par exemple un diabète avec des complications comme une atteinte rénale, oculaire, rénale, etc. ou d'emblée une insuffisance rénale sévère. ou encore une hypercholestérolémie familiale avec un LDL très élevé. Ces personnes-là, pas besoin de calcul, on sait qu'elles sont dans la catégorie la plus à risque. Donc, on va viser des objectifs de LDL beaucoup plus bas, en dessous de 0,7 voire 0,55 g par litre. A l'inverse, une personne jeune qui n'a pas de facteur de risque, qui est a priori à risque faible, et bien on va viser au delà de 1,16 g par litre. Mais entre les deux, le risque élevé correspond par exemple à des patients avec plusieurs facteurs de risque importants. Par exemple, un hyper tendu fumeur de 50 ans ou un diabète sans complications mais de longue date, etc. Un risque modéré, c'est les patients qui ont quelques facteurs de risque légers ou bien un score calculé dans une zone intermédiaire. Je ne parlerai pas des traitements aujourd'hui puisque je les ai abordés dans d'autres épisodes que vous pouvez retrouver. sur les liens de la page principale. Mais sachez juste que ce sont des objectifs qui vont guider votre médecin pour décider de l'intensité du traitement hypolipémien à mettre en place. Un point intéressant, dans ces recommandations, on insiste aussi sur la notion de facteurs aggravants ou facteurs protecteurs qui ne sont pas dans les calculs de base. Ça va être le cas par exemple d'un taux de triglycérides très élevé, mais aussi de la fameuse lipoprotéine petit a qui serait élevée et donc considérée comme des éléments qui peuvent aggraver votre risque global. Il y a aussi la présence de signes d'athérosclérose dits infracliniques comme des plaques à l'échodoplaire des carotides, ou au niveau des membres inférieurs ou de la horte, ou encore un score calcique élevé qui se fait par un scanner cardiaque. Cela va permettre de reclasser quelqu'un dans une catégorie de risque supérieur. En fait, vous l'avez compris, ça a son importance parce qu'on ne se base pas uniquement sur les facteurs classiques ni sur un taux de cholestérol. C'est encore une fois votre risque cardiovasculaire qu'il faut appréhender. Claire, l'évaluation du risque est devenue un peu plus fine. Par exemple, deux hommes de 50 ans pourraient avoir tous deux un risque modéré selon le calcul classique. Mais si un des deux a un lipoprotein petit a très élevé et éventuellement, par exemple, une plaque d'athérome à l'échodoplaire de la carotide, on va le considérer plutôt comme risque élevé. On va nuancer ces facteurs. Au contraire, un patient de 70 ans qui pourrait avoir un risque calculé élevé juste parce que l'âge le pénalise, mais qui par ailleurs a un bon profil de risque parce qu'il n'est pas fumeur, qu'il n'a pas de plaques, qu'il a un bon HDL, etc. Eh bien, on va éviter de le surtraiter inutilement. Et c'est ça tout l'art de la médecine personnalisée. Les guidelines donnent un cadre, mais il va falloir adapter à chaque individu. Donc, bien au-delà du bilan standard, on va essayer de parler un peu d'autres dosages que vous pourriez voir sur vos analyses, comme APOB ou LPA, ces fameux cholestérols. cachés. Donc il y a des éléments qui ne vont pas figurer toujours sur votre bilan de base, mais peut-être vous l'avez rencontré sur des analyses. Parlons donc de l'apolipoprotéine B, de la lipoprotéine petit a et du LDL oxydé. Quel rôle joue-t-il et faut-il les doser ? Parlons de l'apo B. Apolipoprotéine B, c'est en quelque sorte le compteur de... particules athérogènes. Pour faire simple, chaque particule de LDL, de VLDL, de IDL et de lipoprotéines A, toutes celles-là sont susceptibles de déposer du cholestérol dans les artères. Elle contient une molécule que l'on appelle APOB à sa surface. C'est pour ça qu'on parle de ces particules athérogènes. Donc si on mesure la concentration d'APOB dans le sang, on obtient le nombre total de particules de mauvais cholestérol, toutes confondues. Pourquoi c'est utile ? Parce que deux personnes peuvent avoir le même taux de LDL cholestérol en g par litre, mais absolument pas le même nombre de particules LDL. Par exemple, une pourrait avoir un peu de particules LDL, mais chacune très chargée en cholestérol, et l'autre plein de petites particules LDL qui seraient peu chargées. Le LDL cholestérol serait identique Mais la deuxième personne qui aurait en tout cas une APOB plus élevée, car plus de particules, serait plus à risque. Donc c'est le nombre de particules qui va déterminer en gros combien de camions, véhicules, LDL circulent et peuvent entrer dans la paroi des artères. Plusieurs études suggèrent que l'APOB est un indicateur de risque encore plus précis que le LDL tout seul dans certaines situations, notamment si vous avez aussi des triglycérides élevés. ou un syndrome métabolique avec beaucoup de petites LDL qui sont denses. D'ailleurs, les directives européennes notent que l'APOB ou le non-HDL peuvent mieux estimer le risque chez les patients à haut risque avec un diabète ou une obésité abdominale par exemple. Et en pratique, on dose l'APOB surtout quand on veut affiner le niveau de risque ou chez des patients qui auraient par exemple des triglycérides élevés. Ça n'est pas systématique pour tout le monde, mais sachez... que les cibles d'apo B correspondent grosso modo aux cibles de LDL. Par exemple, pour un risque très élevé, on va essayer de viser une apo B en dessous de 65 mg par décilitre et pour un risque élevé, en dessous de 80 mg par décilitre, modéré, en dessous de 100 mg par décilitre. Ces valeurs... ne vous disent peut-être rien parce que les APOB, elles ne sont pas encore très couramment discutées en consultation courante, mais sachez que ça pourrait évoluer. Et en clair, si un bilan lipidique classique est ambigu, votre cardiologue pourrait bien demander un dosage d'APOB. Par exemple, si vous avez un LDL modérément élevé, mais des triglycérides élevés ou un HDL bas, qui traduit un terrain de syndrome métabolique, L'Apobé permettra en tout cas de voir si oui ou non il y a un énorme risque de particules athérogènes dans votre sang. Donc à peau B, ça reflète davantage un risque plus élevé que ne le laisserait penser le seul LDL cholestérol. Parlons un peu des taux de lipoprotéines petit a, ce cholestérol caché héréditaire, c'est un acteur dont on parle de plus en plus, j'en ai même parlé dans cet épisode que vous pouvez retrouver dans le lien de la vidéo par ici. Et pour rappel, la LPA, elle est en... gros déterminés génétiquement. Chaque individu a un taux de LPA largement hérité de ses parents et qui est indépendant du régime alimentaire ou en tout cas très peu influencé. Et surtout, ce taux est fixé dès l'enfance. Vers 5 ans à peu près, on a notre niveau de LPA pour la vie plus ou moins. Et pourquoi on s'y intéresse alors ? Parce que la LPA favorise l'athérosclérose, la thrombose et la calcification au niveau des valves cardiaques. Ce qui pourrait contribuer, en tout cas c'est une piste de recherche, au développement d'une maladie que l'on appelle le rétrécissement aortique calcifié qui touche majoritairement les sujets âgés. C'est un facteur de risque cardiovasculaire indépendant. Donc si vous prenez deux personnes qui auraient un profil identique de risque en tout cas, celle qui a une LPA la plus élevée aura plus de risque d'infarctus ou d'AVC. Le hic C'est que la LPA n'est pas dosée dans le bilan standard, il faut spécifiquement la demander. En France, en tout cas aujourd'hui, sauf erreur de ma part, ça n'est pas encore remboursé par l'assurance maladie. Beaucoup de gens vivent sans jamais connaître leur niveau de LPA. Mais sachez en tout cas que 20 à 25% de la population mondiale a un taux de LPA élevé, souvent défini comme supérieur à 0,5 g par litre, voire des fois plus selon en tout cas les sociétés savantes. Mais on considère qu'au-delà de 0,5 g par litre, c'est un facteur de risque notable et des taux extrêmement élevés comme au-delà de 1,8 g par litre sont très délétères en termes de risque et aussi délétères qu'une hypercholestérolémie familiale hétérozygote. En gros, quelqu'un qui a un taux de LPA, en tout cas très élevé, va pouvoir se rapprocher d'une personne qui a un LDL très haut aussi génétiquement. Et c'est pour ça que de nombreuses sociétés savantes comme l'ESC, recommande maintenant de doser la LPA au moins une fois dans la vie chez les adultes. Une seule prise de sang suffit puisque c'est génétique et si c'est élevé, ça sera élevé de façon chronique de toute façon. Surtout, en tout cas, on insiste pour doser la LPA chez des gens qui auraient, par exemple, des antécédents familiaux, de maladies cardiovasculaires précoces ou chez ceux dont le risque calculé est borderline, afin de voir s'il ne faudrait pas les reclassifier. En pratique, si vous avez un parent proche qui a fait un infarctus jeune, ou si vous-même vous avez un cholestérol LDL modérément élevé sans explication, votre médecin aura sans doute l'idée d'aller vérifier votre LPA. Ok, mais qu'est-ce qu'on fait si la LPA est élevée ? Eh bien là, c'est la difficulté, c'est qu'il n'y a pas de traitement miracle pour la faire baisser. En tout cas, pas encore disponible en routine, des médicaments spécifiques sont encore en développement, pas sur le marché en tout cas au moment où je vous parle. On ne peut pas la modifier par le régime ou l'activité physique non plus puisque c'est génétique, mais par contre, savoir que vous avez une LPA élevée va permettre aux médecins de pousser d'autant plus les autres facteurs de risque à la baisse. Par exemple, s'il hésitait à traiter votre LDL modérément élevé, le fait que vous ayez une LPA haute va le convaincre d'être plus agressif sur votre baisse de LDL. Car on part du principe que vous avez une sorte de passager clandestin indésirable qui va augmenter votre risque et on va pouvoir compenser en ayant un LDL plus bas. Aussi, on va surveiller de plus près la pression artérielle, le niveau de diabète, etc. Bref, on va vous considérer comme une personne à plus haut risque additionnel et donc votre prise en charge serait plus intensive. Parfois, on pourrait aussi proposer des mesures spécifiques si la LPA est vraiment très haute. Par exemple, chez certains patients qui sont à très très haut risque, on peut même faire des aphéres de LDL, une sorte de dialyse qui va filtrer le cholestérol et donc aussi la LPA du sang. Ça va permettre de retirer ce mauvais cholestérol régulièrement, mais je vous rassure, c'est réservé à des cas vraiment très particuliers et dans des centres ultra spécialisés. La plupart du temps, on se concentrera sur tout le reste, à savoir LDL, style de vie, d'autres facteurs pour compenser. En tout cas, en résumé, la LPA, vous la demandez en tout cas à être dosée. Une fois, surtout s'il y a des antécédents cardiaques précoces dans la famille, c'est une prise de sang simple. Si elle est normale, eh bien, tant mieux pour vous, on n'en parle plus. Par contre, si c'est élevé, ça sera un élément de votre dossier médical qui peut expliquer peut-être un cholestérol athérogène caché et qui orientera une prise en charge plus soutenue de votre part et de la part de votre médecin. Et le LDL oxydé alors ? On n'en parle pas. On m'a beaucoup posé la question, en tout cas dans les commentaires. Et je vous remercie de porter attention à tout ça. Vous avez peut-être entendu dire que ce qui causait réellement les plaques d'athérome, c'est le LDL oxydé. Ce LDL qui aurait subi des modifications chimiques dans la paroi artérielle du fait de facteurs qui induisent de l'inflammation, comme le diabète, l'hypertension artérielle, le tabac, etc. Ces fameux facteurs de risque cardiovasculaire. Alors c'est vrai, ce sont les LDL oxydés qui vont déclencher l'inflammation dans les artères et qui forment les plaques. Mais alors, pourquoi ne pas doser directement le LDL oxydé pour savoir si on est à risque ? C'est une bonne question, et il y a effectivement des tests de LDL oxydé, mais ça n'est pas utilisé en routine clinique. La raison principale, c'est que le LDL oxydé, on ne le mesure pas facilement dans le sang de façon standardisée tout d'abord, et surtout, le meilleur moyen de diminuer le LDL oxydé, c'est de diminuer le LDL tout court. Donc si votre LDL sanguin est bas, il y aura moins de LDL disponible, pour aller s'oxyder dans la paroi artérielle. Le LDL oxydé, il reflète en grande partie le LDL de base. Plus le LDL est élevé et donc va traîner longtemps dans le sang, plus il aura l'occasion de s'oxyder. Donc au final, mesurer un LDL oxydé, ça ne va pas apporter grand chose de plus pour la prise en charge thérapeutique. Les médecins vont se concentrer sur le LDL standard, le non-HDL, l'APOB éventuellement, qui sont déjà de bons indicateurs du terrain à risque. Peut-être même que dans le futur, on affinera encore avec d'autres biomarqueurs, mais pour l'instant, ça n'est pas au menu courant. Idem pour d'autres paramètres exotiques, dont vous pourriez aussi entendre parler dans certaines revues spécialisées. Le nombre de particules LDL, vraiment ce nombre-là qui est mesuré par RMN, résonance magnétique. La taille des LDL, savoir est-ce qu'ils sont petits et denses, versus les LDL de plus large taille. plus volumineux et qui auront moins de risque de se déposer dans les artères. Eh bien, ce sont des examens qu'on réserve surtout à la recherche, ou en tout cas à des cas vraiment complexes. Mais ça n'est pas de la pratique courante. Cela permettrait évidemment de mieux comprendre aussi pourquoi certains patients qui ont un LDL cholestérol normal, mais avec des patients qui vont avoir des accidents cardiovasculaires. Écoutez bien ce que je vais vous dire ici. Quand vous voyez sur vos analyses le résultat de votre LDL cholestérol, sachez qu'il s'agit de la quantité de cholestérol transportée par les particules LDL et non pas du nombre de particules qui transportent le cholestérol. Et cette nuance est très importante puisque pour une même quantité de cholestérol LDL, si vous avez beaucoup de petites particules, cela aura plus d'impact sur la possibilité que ces lipoprotéines se déposent dans les parois des artères ... par rapport à des LDL plus volumineux et donc moins nombreux à quantité de cholestérol égale. La plupart du temps, les informations apportées corrèlent avec ce que l'on sait déjà. Par exemple, un patient avec un syndrome métabolique aura beaucoup de petites LDL denses, mais on le sait déjà parce qu'il a... des triglycérides hauts, un HDL bas, etc. On n'aura pas besoin de mesurer pour deviner. Donc, pour récapituler cette partie, APOB, c'est un bon reflet du nombre total de particules de mauvais cholestérol. C'est intéressant en cas de discordance entre LDL, triglycérides, pour affiner le risque. LPA, c'est le cholestérol caché d'origine génétique qui est à mesurer au moins une fois. car une personne sur cinq environ a un taux élevé qui va augmenter le risque d'accident cardiovasculaire. Pas de traitement spécifique, mais c'est important à savoir pour adapter la stratégie préventive. LDL oxydé et autres paramètres avancés, pas d'utilisation courante, car on gère en pratique via le LDL standard. Voilà, nous arrivons à la fin de cet épisode et c'est le temps de faire une synthèse de ce que nous avons vu dans l'émission sur l'analyse du bilan de cholestérol. C'était dense mais j'espère en tout cas que ça sera plus clair pour vous maintenant et retenez ces points essentiels. Votre bilan lipidique standard, il vous donne le cholestérol total, le LDL, le HDL et les triglycérides. Ces chiffres doivent être interprétés ensemble et pas isolément. Les recommandations de la Société Européenne de Cardiologie de 2021 insistent sur l'adaptation des niveaux de risque. En gros, très haut risque avec des antécédents de maladies cardiovasculaires où selon l'échelle score 2, on va cibler un LDL bas en dessous de 0,55 g par litre. Risques élevés. en dessous de 0,7 g par litre, risque faible en dessous de 1,16 g par litre et modéré en dessous de 1 g par litre. Ces chiffres ne sont pas là pour vous effrayer, mais pour montrer que le cholestérol normal, il n'est pas le même pour tout le monde. Un médecin calculera ou en tout cas estimera votre risque global à partir de votre âge, des facteurs de risque, des antécédents, etc. et va décider jusqu'où il faut faire baisser votre taux. pour vous protéger au mieux. Donc, ne regardez jamais juste la couleur rouge ou verte, ou les petites astéries, ou le caractère gras au niveau du chiffre sur votre prise de sang sans contexte. Un dépassement léger peut être anodin si vous n'êtes pas ailleurs sain, alors qu'une valeur en apparence normale peut être trompeuse chez quelqu'un qui serait à haut risque. C'est vraiment le contexte qui va compter, d'où l'importance de discuter de vos résultats avec un professionnel qui va connaître votre histoire. Il y a des paramètres spéciaux comme l'APOB, la LPA qui peuvent être dosés dans certains cas. L'APOB reflète le nombre total de particules athérogènes. C'est utile si vous avez des triglycérides élevés ou un syndrome métabolique. Ça donne une mesure plus fine du risque résiduel. La LPA, c'est le facteur caché génétique qu'il faut doser au moins une fois dans la vie, surtout s'il y a des antécédents familiaux précoces d'accidents cardiovasculaires. Ça concerne une personne sur cinq. Ça peut fortement augmenter le risque, même si le LDL est normal. Pas de traitement direct, encore une fois, mais si vous êtes concerné, en tout cas, il faudra être d'autant plus vigilant sur vos autres facteurs. Pourquoi on dose pas tout, par exemple le LDL oxydé ? Parce qu'on se concentre aujourd'hui sur les mesures qui ont prouvé leur utilité clinique. On sait quoi faire avec un LDL ou une LPA élevée. Par contre, on ne sait pas encore ce qu'il faut faire avec un LDL oxydé élevé. Et c'est un concept de recherche pour l'instant. Donc, ne vous inquiétez pas, si votre prise de sang n'en parle pas, c'est normal. En cas de doute, consultez. Si vos résultats vous inquiètent, que vous avez des facteurs de risque, n'hésitez pas à en parler avec votre médecin traitant ou votre cardiologue. Ne faites pas l'autruche avec un cholestérol très élevé en vous disant « je verrai ça plus tard » , on peut prévenir tant que les dégâts ne sont pas faits. A l'inverse, ne paniquez pas, pour un léger dépassement, il y a souvent un moyen de rectifier le tir par des mesures hygiéno-diététiques dans un premier temps. Style de vie avant tout. Même si on n'a pas développé le volet traitement ici, rappelez-vous que la base de la prévention, c'est toujours une alimentation équilibrée en limitant les graisses saturées et les graisses trans, en favorisant les fibres, les fruits, les légumes, le poisson, l'huile d'olive, le régime méditerranéen qui a fait ses preuves, et pareil, j'en ai parlé dans d'autres épisodes, de l'activité physique régulière, de ne pas fumer. Ces changements vont pouvoir améliorer votre profil lipidique de façon notable. Par exemple, une diète adaptée peut baisser le LDL de 5 à 15%. L'exercice peut augmenter un peu le HDL, réduire les triglycérides et ça profite à tous les autres aspects de la santé. Donc c'est gagnant-gagnant. Voilà. J'espère que cette plongée dans le monde du cholestérol vous aura intéressé et que la prochaine fois que vous aurez vos analyses sous les yeux, vous saurez mieux ce que chaque chiffre signifie. cholestérol, LDL, HDL, non-HDL, APOB, ratio, LPA, plus rien de tout ça en tout cas ne devrait vous sembler complètement obscur maintenant. Dans 15 jours, nous aborderons un sujet crucial qui conclura cette saga sur le cholestérol, la fameuse plaque athéromateuse. Nous verrons comment elle se forme, pourquoi elle représente un risque pour votre santé et surtout comment la prévenir. Un épisode à ne surtout pas manquer. Voilà, c'est la fin de ce nouvel épisode. Merci à toutes et à tous d'avoir écouté en plein cœur. Retrouvez-moi sur les réseaux sociaux, Instagram, LinkedIn, TikTok ou YouTube. et si vous avez aimé l'émission, likez ! partager cet épisode autour de vous. Laissez moi aussi un commentaire pour me faire part des sujets que vous souhaiteriez que j'aborde car c'est vous qui faites vivre le coeur de ce podcast. Et rappelez-vous si les sujets sur la cardiologie vous intéressent je vous donne rendez-vous dans 15 jours pour continuer cette aventure ensemble. D'ici là je vous souhaite une bonne semaine prenez soin de votre coeur.