- Speaker #0
En ce moment même, il y a de fortes chances qu'une bactérie vraiment redoutable dorme paisiblement dans nos propres narines.
- Speaker #1
C'est une pensée assez troublante quand on y réfléchit.
- Speaker #0
Complètement. Une bactérie qui est capable d'infecter notre cœur ou de détruire nos tissus. Et en fait, tout ce qu'elle attend pour déclencher une véritable crise biologique, c'est qu'un simple petit poil sur notre peau se bouche.
- Speaker #1
Juste un poil, oui. C'est le point de départ de tout le problème.
- Speaker #0
Donc, notre exploration du jour va nous emmener... exactement là, au centre d'une guerre microscopique qui se joue juste sous la surface de notre peau. On se plonge dans les données médicales de la version d'actualisation prévue pour septembre 2025 de premier choix à prescrire. Et le sujet, c'est le furoncle.
- Speaker #1
Et l'objectif de cette analyse aujourd'hui, c'est pas de faire un simple inventaire de symptômes médicaux ennuyeux.
- Speaker #0
Non, surtout pas.
- Speaker #1
L'idée, c'est de transformer une infection cutanée du quotidien, un truc que tout le monde connaît de nom, en une vraie enquête sur la biologie humaine.
- Speaker #0
On va vraiment regarder sous le capot.
- Speaker #1
Exactement. On va décortiquer les mécanismes de défense de l'organisme, comprendre les stratégies de survie des bactéries et surtout détruire quelques mythes tenaces sur l'hygiène.
- Speaker #0
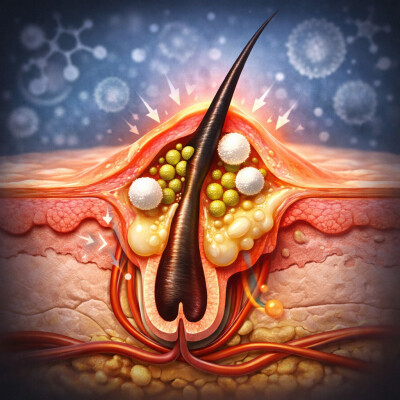
Bon, décortiquons un peu tout ça. Pour comprendre l'ampleur du problème, je pense qu'il faut d'abord visualiser le champ de bataille. L'infection ne se déclare pas n'importe où. Elle cible une zone hyper précise, le follicule Pylosébacée.
- Speaker #1
C'est ça, le terrain de jeu exclusif de cette infection.
- Speaker #0
Et médicalement parlant ? Un furoncle, ce n'est pas juste un gros bouton désagréable. Les sources le définissent comme une infection cutanée profonde et nécrosante de cette structure.
- Speaker #1
Alors, un follicule culo-sébassé, pour ceux qui nous écoutent puissent bien le visualiser, c'est comme une petite cavité. C'est une sorte de sac microscopique qui abrite la racine d'un poil.
- Speaker #0
D'accord, un petit sac avec un poil dedans.
- Speaker #1
Et greffé à ce poil, on trouve une glande sébassée. Cette glande, c'est une usine vitale. qui produit le sébum, tu vois, cette substance grasse destinée à remonter le long du poil.
- Speaker #0
Pour imperméabiliser la peau, c'est ça ?
- Speaker #1
Tout à fait. Ça protège la surface de la peau. Donc, en temps normal, c'est un système d'irrigation parfaitement calibré. Mais quand on parle d'une infection profonde et nécrosante, on bascule vraiment dans une autre dimension.
- Speaker #0
Le mot nécrosante fait un peu peur, en fait.
- Speaker #1
Et à juste titre. La nécrose, ça signifie littéralement la mort des tissus cellulaires au centre de l'infection. On n'est plus du tout face à une petite rougeur superficielle.
- Speaker #0
Visuellement, l'évolution est hyper frappante. Les documents montrent que ça commence par un nodule rouge qui devient chaud et extrêmement douloureux. Et toujours centré sur ce fameux poil.
- Speaker #1
Et ça grossit vite.
- Speaker #0
Ouais, les dimensions sont impressionnantes. On passe de la taille d'un noyau de cerise à celle du noix entière, logée directement sous la peau. Moi j'imagine ça comme une minuscule cocotte minute.
- Speaker #1
Ah, c'est une excellente image, la cocotte minute.
- Speaker #0
Bah oui, parce que la glande, elle continue d'essayer de sécréter son sébum. et Mais le canal de sortie est complètement obstrué, donc la pression monte.
- Speaker #1
La pression monte et les bactéries prolifèrent dans cet espace fermé.
- Speaker #0
C'est ça, l'infection s'installe et tout le système s'emballe.
- Speaker #1
Ce qui est fascinant ici, c'est que cette analogie de la cocotte minute, elle illustre pas seulement le problème mécanique, mais surtout la réposte de l'organisme.
- Speaker #0
Comment ça la réposte ?
- Speaker #1
Ben, la douleur intense et la chaleur qu'on ressent, c'est pas juste causée par la bactérie elle-même. C'est le résultat direct d'une bataille épique.
- Speaker #0
Dès que le corps détecte l'envahisseur, il dilate les vaisseaux sanguins locaux.
- Speaker #1
Pour envoyer des renforts.
- Speaker #0
Exactement. Il envoie massivement ses troupes de choc, les globules blancs, et notamment ce qu'on appelle les neutrophiles. Et là, le combat fait rage dans cet espace confiné. Des cellules immunitaires meurent, des bactéries meurent.
- Speaker #1
Et c'est ça qui forme le pu, en fait.
- Speaker #0
Voilà. Les débris cellulaires s'accumulent pour former un abcès rempli de pus. Et la pression interne devient tellement forte qu'elle coupe l'apport sanguin au centre. Ce qui provoque cette fameuse nécrose dont on parlait. C'est fou de se dire qu'il y a un vrai champ de bataille sous un centimètre de peau. Et l'escalade de cette violence suit des stades bien précis sur les schémas en coupe du document. Tout commence par une simple folliculite.
- Speaker #1
L'infection de base, oui, juste à l'orifice du poil.
- Speaker #0
C'est le stade d'alerte, on va dire. Ensuite, si l'infection plonge plus profondément et qu'elle traverse le derme pour atteindre le tissu adipeux sous-cutané, ce qu'on appelle l'hypoderme, On atteint le stade du furoncle proprement dit.
- Speaker #1
Avec l'accumulation de pus et la nécrose.
- Speaker #0
Mais il y a un stade encore supérieur, un truc plus massif. Et là, on tombe sur une subtilité linguistique dans le glossaire des sources qui méritent vraiment qu'on s'y arrête, parce que ça peut causer des sacrées sueurs froides. Le terme, anthrax.
- Speaker #1
Ah oui, l'anthrax. L'étymologie et les traductions médicales jouent parfois de très mauvais tours, et c'est le meilleur exemple possible.
- Speaker #0
C'est un décalage culturel incroyable. Dans notre imaginaire, avec les films et les infos, le mot « anthrax » , ça évoque immédiatement le bioterrorisme.
- Speaker #1
Les poudres blanches dans des enveloppes, tout ça ?
- Speaker #0
Exactement. Une maladie respiratoire foudroyante. Mais en médecine francophone, un anthrax désigne une réalité tout autre. Il s'agit simplement d'un groupement de plusieurs furoncles voisins qui fusionnent.
- Speaker #1
Ce qui provoque une zone de nécrose beaucoup plus large, bien sûr.
- Speaker #0
Oui, très douloureuse sur la peau. Mais en anglais, par tantre, anthrax, c'est le vrai nom de la terrible maladie du charbon, causée par la bactérie Bacillus anthracis.
- Speaker #1
C'est un faux ami classique en traduction, mais il est lourd de conséquences émotionnelles. Imagine. Si un médecin francophone diagnostique un anthrax, il décrit juste un amas de poils gravement infectés.
- Speaker #0
Ce qui est embêtant, mais bon.
- Speaker #1
C'est une situation clinique sérieuse. Ça nécessite des soins, mais ça n'a absolument rien à voir avec une attaque bactériologique mortelle. C'est pour ça que la précision du vocabulaire, c'est vraiment le premier outil de la médecine.
- Speaker #0
C'est clair. Maintenant que ce champ de bataille et les différents stades sont définis, il faut identifier l'envahisseur, celui qui a transformé cette... petite glande sébacée en zone de guerre.
- Speaker #1
Le grand coupable.
- Speaker #0
Le coupable numéro un identifié d'en prescrire, c'est une bactérie célèbre, le Staphylococcus aureus, le fameux Staphylococque doré.
- Speaker #1
Le Staphylococque doré, c'est un adversaire redoutable par sa nature opportuniste. Et pour la petite histoire, ses colonies ont un aspect jaune doré sous un microscope. D'où son nom.
- Speaker #0
Ah d'accord, je m'étais toujours demandé pourquoi doré.
- Speaker #1
Et sa principale force de frappe, c'est sa contagiosité. L'infection se transmet extrêmement facilement par contact direct. Elle peut contaminer l'entourage, mais surtout elle expose le patient à une autocontamination.
- Speaker #0
Donc, en touchant la zone infectée,
- Speaker #1
on transporte la bactérie et on peut déclencher de nouveaux furoncles sur d'autres parties de son propre corps.
- Speaker #0
C'est un cercle vicieux. Mais cette bactérie ne frappe pas au hasard avec la même intensité chez tout le monde. Si le terrain biologique est fragilisé, les conséquences sont plus graves.
- Speaker #1
Oui, il y a des populations à risque.
- Speaker #0
Les sources mentionnent les personnes atteintes de diabète, celles en situation d'obésité, les patients immunodéprimés ou les usagers de drogues par injection. Pourquoi un diabète par exemple ? Ça transforme une infection locale en un risque majeur.
- Speaker #1
Le diabète, c'est l'environnement idéal pour compliquer les choses. Un taux de sucre chroniquement élevé dans le sang, ça altère le fonctionnement des globules blancs.
- Speaker #0
Donc nos défenses sont au ralenti.
- Speaker #1
Voilà, nos troubles de défense deviennent plus lentes, elles sont moins efficaces pour phagocyter. c'est-à-dire avaler et détruire les bactéries.
- Speaker #0
D'accord.
- Speaker #1
De plus, le diabète endommage les petits vaisseaux sanguins, ce qui réduit l'afflux de sang vers la zone infectée. Donc moins de sang, ça veut dire moins de renforts immunitaires qui arrivent sur place.
- Speaker #0
Et la bactérie a donc le champ libre.
- Speaker #1
Elle a le temps et l'opportunité de s'étendre bien au-delà de sa zone de banfinement initiale. Oui,
- Speaker #0
c'est une logique implacable. Mais quand l'infection s'étend, on lit des choses dans le document qui prennent une tournure inattendue. On parle de complications systémiques potentielles ?
- Speaker #1
Des complications graves même.
- Speaker #0
On cite la thromboflébite, la septicémie et même l'endocardite. Donc une infection des valves cardiaques. Attendez une seconde. On est en train de dire qu'un simple bouton mal placé sur le visage peut finir par infecter une valve du cœur. N'est-ce pas un peu alarmiste ?
- Speaker #1
Ça peut paraître extrême, je te l'accorde. Mais si on relie ça à une perspective plus globale de l'anatomie humaine, c'est malheureusement une mécanique très rationnelle.
- Speaker #0
Expliquez-moi ça.
- Speaker #1
Sous notre peau, on n'est pas fait de compartiments étanges. On possède un réseau vasculaire immense, un maillage complexe de veines et d'artères. Imaginons ce réseau sanguin comme le système de ventilation hyper sécurisé d'un grand bâtiment.
- Speaker #0
Ok, je vois l'image.
- Speaker #1
Le furoncle, c'est un incendie très localisé, dans une seule petite pièce. Mais si cet incendie détruit le mur et fait fondre la grille d'aération...
- Speaker #0
C'est-à-dire s'il abserre rond la paroi d'une veine juste à côté.
- Speaker #1
Exactement. Eh bien, des étincelles toxiques, les staphylococques dorés... sont aspirés directement dans le conduit principal.
- Speaker #0
Oh wow ! Et une fois dans la circulation sanguine, ces étincelles peuvent déclencher des incendies n'importe où.
- Speaker #1
C'est tout le danger. La bactérie peut provoquer une inflammation locale de la veine, couplée à un caillot sanguin. C'est ce qu'on appelle la thromboflébite.
- Speaker #0
Ok.
- Speaker #1
Si elle se multiplie massivement pendant son voyage dans le sang, c'est la septicémie, une infection généralisée. Et si ces bactéries voyagent jusqu'au cœur et s'accrochent au tissu délicat des valves cardiaques pour y former des colonies, C'est l'endocardite.
- Speaker #0
C'est érichon.
- Speaker #1
Bien que ces complications soient rares, heureusement, elles expliquent pourquoi l'apparition de certains signes d'alerte doit déclencher une alerte rouge immédiate.
- Speaker #0
Des signes d'alerte qui montrent que la bataille n'est plus du tout confinée à la peau, donc. Les sources listent l'apparition soudaine de fièvre, des frissons intenses, des sueurs ou des douleurs musculaires.
- Speaker #1
Des signes d'infection générale, oui.
- Speaker #0
Et au niveau local, si la zone se met à gonfler massivement avec un œdème, Ou si la peau prend un aspect marbré et violacé, c'est la preuve que l'ennemi a percé les défenses.
- Speaker #1
L'apparition de ces signes chez une personne vulnérable impose une prise en charge médicale urgente. L'infection locale s'est transformée en menace systémique.
- Speaker #0
C'est là que ça devient vraiment intéressant, je trouve. Parce que face à cette menace potentiellement vitale, face à cette cocotte minute remplie de bactéries, notre instinct premier, viscéral, c'est d'intervenir par la force.
- Speaker #1
Ah, le fameux réflexe de percer.
- Speaker #0
Bah oui, on a tous cette envie mécanique de vouloir presser, vider ce furoncle pour éliminer le problème. Et pourtant, la règle d'or, la consigne absolue de toutes les recommandations médicales, c'est un interdit strict. Il ne faut jamais, sous aucun prétexte, manipuler ou presser un furoncle.
- Speaker #1
Jamais.
- Speaker #0
C'est littéralement un gros bouton rouge avec un panneau « Ne pas toucher » en majuscule. C'est tellement contre-intuitif parce que l'instinct, c'est d'évacuer la pression.
- Speaker #1
C'est humain, on veut soulager la tension.
- Speaker #0
Mais si on repense à l'anatomie qu'on vient de décrire, percer ce mur, c'est ouvrir la porte au désastre, non ?
- Speaker #1
La physiologie l'explique parfaitement. Pendant que le pus s'accumule, le corps travaille sans relâche pour construire une muraille de protection, un tissu de confinement fait notamment de fibrine.
- Speaker #0
Pour encercler la zone.
- Speaker #1
Pour garder le staphylocoque prisonnier. C'est ça un abcès. Quand on presse ce nodule avec ses doigts, on applique une force mécanique aveugle. Et la surface visible de la peau, c'est souvent la partie la plus dure et résistante à ce stade.
- Speaker #0
Donc la pression qu'on exerce ne va pas faire sortir le pus vers le haut ?
- Speaker #1
Non. L'énergie mécanique va se dissiper vers le bas et sur les côtés.
- Speaker #0
On fait imploser le barrage de l'intérieur en fait.
- Speaker #1
C'est l'image parfaite. On brise les murs de confinement interne que le système immunitaire a mis des jours à bâtir. Le pus et les bactéries vivantes sont alors violemment repoussées plus profondément dans les tissus sains ou pire, directement dans les fameux vaisseaux sanguins.
- Speaker #0
L'acte même d'essayer de se soigner déclenche la propagation que le corps tentait d'éviter. C'est tragique.
- Speaker #1
Totalement contre-productif.
- Speaker #0
Alors, si la force brute est proscrite... Comment on aide le corps à gagner cette guerre ? L'approche médicale se divise selon un critère hyper tactile, la sensation de fluctuation.
- Speaker #1
Oui, c'est un terme très spécifique en médecine.
- Speaker #0
La fluctuation, c'est l'évaluation de la consistance de la lésion. Concrètement, si on passe le doigt dessus sans appuyer fort et que ça résiste, que c'est dur comme du bois, on est au stade non fluctuant. L'infection est un bloc solide.
- Speaker #1
Exact.
- Speaker #0
Mais si ça donne l'impression d'effleurer un petit ballon rempli de liquide sous la peau, Le furoncle est devenu fluctuant. La nécrose a fait son œuvre, le cœur de l'infection s'est liquéfié.
- Speaker #1
Et le traitement de premier choix pour le stade non fluctuant, donc quand c'est dur, est d'une simplicité qui déroute souvent les patients.
- Speaker #0
Oui, j'ai vu ça.
- Speaker #1
Pas de crème miracle, pas de chirurgie immédiate. On préconise juste l'application stricte de simples compresses imprénées d'eau tiède, 3 à 5 fois par jour.
- Speaker #0
Attends, vraiment ? Comment un simple linge tiède peut accomplir ce que nos... propres doigts ne doivent pas faire. C'est presque trop simple pour une infection capable d'attaquer le cœur.
- Speaker #1
La subtilité réside dans la thermodynamique et la biologie vasculaire. La chaleur douce et constante de la compresse tiède provoque une vasodilatation locale. Elle élargit doucement les petits vaisseaux sanguins autour de la zone de guerre.
- Speaker #0
Ah, donc on ramène plus de troupes.
- Speaker #1
Exactement. Elle augmente l'apport de sang, amenant ainsi de nouvelles vagues de globules blancs frais pour combattre l'infection. Et en plus, La chaleur aide à ramollir les tissus de surface, accélérant ce qu'on appelle la maturation du furoncle.
- Speaker #0
Donc on guide le liquide vers la sortie, en douceur.
- Speaker #1
On aide le liquide à trouver le chemin de moindre résistance vers l'extérieur, vers la peau, sans jamais forcer ou briser les barrières internes.
- Speaker #0
C'est très élégant comme solution.
- Speaker #1
Et si on respecte ce processus naturel, et qu'on maintient une hygiène rigouose au savon pour éviter l'autocontamination, une grande partie des furoncles vont s'ouvrir, se drainer, et guérir spontanément en 10 à 15 jours.
- Speaker #0
Mais bon, le corps a parfois besoin d'une aide plus directe. Quand le furoncle devient très volumineux, très douloureux, qu'il est clairement fluctuant, donc plein de liquide, mais qu'il refuse de percer de lui-même.
- Speaker #1
Là, on passe à l'acte technique.
- Speaker #0
L'incision au scalpel par un professionnel de santé.
- Speaker #1
À ce stade, le bistouri est vraiment l'outil parfait. Contrairement à la pression des doigts qui écrasent la zone, l'incision crée une voie de sortie propre. artificielle et contrôlée, ça relâche instantanément la pression sans endommager le mur de confinement interne.
- Speaker #0
Et il y a un détail clinique crucial sur la gestion de la douleur lors de cette intervention que j'ai trouvé passionnant dans le document. Si le médecin doit utiliser une anesthésie locale, comme de la lidocaine, il doit l'injecter autour de la zone inflammatoire, en couronne, et surtout pas directement dedans.
- Speaker #1
Oui, c'est fondamental.
- Speaker #0
Parce que le tissu enflammé réagit différemment.
- Speaker #1
En fait, l'environnement d'un abcès est extrêmement acide à cause de la destruction cellulaire et de l'activité bactérienne. Et cette forte acidité neutralise littéralement les molécules d'anesthésiant.
- Speaker #0
Ah, ça ne marcherait même pas en plus !
- Speaker #1
Ça ne marcherait pas. Et en plus, injecter du liquide supplémentaire dans une cavité qui est déjà sous haute tension, ça multiplierait la douleur de façon insoutenable pour le patient. Donc, le praticien anesthésie les tissus sains environnants et doit impérativement attendre quelques minutes que le blocage nerveux soit total avant d'inciser. Et une fois le puits évacué, la guérison est généralement hyper rapide avec de simples pansements secs.
- Speaker #0
Jusqu'ici, on a une approche très mécanique, très locale. Mais que se passe-t-il si les compresses et le scalpel ne suffisent plus ? Si l'infection déborde, si le patient est à risque ou si le furoncle a la... la très mauvaise idée de se situer au milieu du visage.
- Speaker #1
La fameuse zone dangereuse du visage.
- Speaker #0
Oui, une zone dangereusement proche des réseaux veineux qui communiquent avec le cerveau. C'est là qu'on sort l'artillerie lourde. Les antibiotiques par voie orale.
- Speaker #1
Le recours aux antibiotiques, il faut bien comprendre que c'est une décision lourde de conséquences. Le traitement de première intention recommandé, si et seulement si l'état du patient l'exige, c'est une pénicillinème comme la cloxacilline.
- Speaker #0
Elle cible quoi exactement ?
- Speaker #1
Elle cible spécifiquement le type de paroi cellulaire du staphylocoque doré.
- Speaker #0
Mais son efficacité s'accompagne d'une logistique quotidienne stricte. Elle doit être prise avec un estomac vide au moins une heure avant ou deux heures après un repas.
- Speaker #1
Oui, c'est impératif.
- Speaker #0
Parce que la présence de nourriture dans le tube digestif se lie à la molécule et empêche son absorption correcte. Cependant, tout le monde ne tolère pas les pénicillines. Et quand on doit se tourner vers les alternatives, là, on entre dans le domaine redouté des dommages collatéraux.
- Speaker #1
La clindamycine est l'une de ses alternatives. Elle est très efficace pour pénétrer dans les tissus infectés. Ça c'est sûr, mais son action s'apparente à un bombardement aveugle sur un écosystème complexe.
- Speaker #0
Notre intestin, c'est ça ?
- Speaker #1
Notre microbiote intestinal, oui. La clindamycine ne se contente pas de traquer le staphylococque sous la peau. Elle dévaste la flore bactérienne saine et protectrice de nos intestins.
- Speaker #0
C'est violent.
- Speaker #1
Imaginons une forêt dense, où la compétition pour l'espace maintient un équilibre parfait. L'antibiotique agit comme une coupe à blanc.
- Speaker #0
Tout rasé !
- Speaker #1
Exactement. Et dans cette forêt dévastée, une bactérie particulièrement résistante, qui est naturellement présente en petite quantité, trouve soudain un espace vierge pour proliférer sans concurrence. Le Clostridiodiès difficile.
- Speaker #0
Et la prolifération de cette bactérie spécifique, elle déclenche une complication redoutable. La colite pseudomembraneuse. Ce n'est pas un simple dérangement intestinal, c'est une inflammation sévère du côlon.
- Speaker #1
Ça provoque des diarrhées profuses qui peuvent être sanglantes, accompagnées de fièvres, avec un risque réel de perforation intestinale.
- Speaker #0
Le plus traître, je trouve, c'est que cette complication grave peut survenir pendant le traitement, mais aussi plusieurs semaines après la fin de la prise de l'antibiotique.
- Speaker #1
Tout à fait.
- Speaker #0
Donc le prix à payer pour éliminer un furoncle tenace peut être la destruction temporaire de notre équilibre digestif central.
- Speaker #1
C'est pour cette raison que l'apparition de toute diarrhée anormale sous ce traitement impose une réévaluation médicale immédiate et souvent l'arrêt de la molécule. La médecine doit constamment peser le bénéfice contre ce risque systémique.
- Speaker #0
Et ce calcul bénéfice-risque, il devient un véritable casse-tête logistique dans des situations particulières. Comme pour les femmes qui allaitent par exemple.
- Speaker #1
Ah oui, là c'est très complexe.
- Speaker #0
Il existe une autre alternative antibiotique, la pristinamicine. Mais elle pose un problème majeur. C'est qu'on manque de données sur son passage dans le lait maternel et sa toxicité potentielle pour le bébé.
- Speaker #1
Le principe de précaution s'applique.
- Speaker #0
Voilà. Donc si une femme allaitante a un besoin vital de ce traitement spécifique, la recommandation médicale stricte, c'est de suspendre l'allaitement. Mais la suspension ne signifie pas l'arrêt total.
- Speaker #1
Il faut mettre en place une stratégie d'attente parce que l'organisme a besoin de temps pour éliminer complètement le médicament.
- Speaker #0
Et pendant ce temps de sevrage forcé, pour maintenir la production de lait et ne pas perdre la lactation, La mère doit s'astreindre à tirer son lait régulièrement, pour ensuite le jeter. Tout ce lait perdu, c'est terrible.
- Speaker #1
C'est très frustrant, oui.
- Speaker #0
Et ce n'est pas tout. Pour nourrir le bébé avec du lait maternisé, sans compromettre la reprise future de l'allaitement, on conseille d'éviter les biberons classiques. Pourquoi ? Pour éviter la fameuse confusion synthétine chez le bébé, qui pourrait refuser le sein par la suite.
- Speaker #1
C'est une vraie préoccupation pédiatrique.
- Speaker #0
On recommande alors de le nourrir à l'aide d'une... petite seringue sans aiguille ou d'un petit gobelet gorgé par gorgé. C'est un véritable parcours du combattant. Une logistique épuisante pour de jeunes parents, déclenchée à l'origine par la simple infection d'une glande sébacée. Alors que signifie tout cela pour notre approche moderne de la médecine ?
- Speaker #1
Cela soulève une question importante qui résonne avec tous les aspects de la prise en charge moderne des infections. Face à un simple fugoucle, pourquoi ne prescrit-on pas d'emblée un antibiotique ultra puissant à tout le monde ? Pour régler le problème en deux jours, évitez les complications cardiaques.
- Speaker #0
Parce que c'est tentant, au fond.
- Speaker #1
Bien sûr, mais parce que le coût écologique à l'échelle du corps individuel, on vient de le voir avec la destruction du microbiote, et à l'échelle de la santé publique mondiale, est insoutenable. L'utilisation large et non ciblée d'antibiotiques, c'est le moteur principal de l'antibiorésistance. C'est ce qui crée des super bactéries invincibles.
- Speaker #0
La médecine moderne, en fin de compte, fait preuve d'une immense retenue.
- Speaker #1
Une retenue stratégique. On privilégie d'abord l'hygiène rigoureuse, l'assistance mécanique douce, par la chaleur, puis l'intervention chirurgicale précise. On ne déploie l'arsenal chimique antibiotique que de manière ciblée, quand les défenses naturelles menacent d'être débordées.
- Speaker #0
Le parcours que nous venons de faire aujourd'hui, il est quand même vertigineux. On est parti de la plus petite unité de notre peau, un banal poil et sa glande bouchée.
- Speaker #1
Un simple point microscopique.
- Speaker #0
Et à partir de là, on a observé la mobilisation de nos globules blancs, on a compris comment un geste aussi instinctif que de presser un bouton pouvait ouvrir une brèche vers nos valves cardiaques, et on a exploré les réactions en chaîne dévastatrices que nos traitements peuvent avoir sur notre intestin.
- Speaker #1
C'est la définition même de la complexité biologique. Une action locale entraîne toujours une réaction systémique.
- Speaker #0
Quiconque a suivi cette exploration jusqu'ici, c'est désormais que la prochaine fois qu'une petite rougeur douloureuse apparaîtra, Ce ne sera plus jamais perçu comme une simple imperfection esthétique.
- Speaker #1
Sûrement pas, non.
- Speaker #0
Ce sera perçu pour ce que c'est réellement. Un microcosme en ébullition, un théâtre d'opérations exigeant de la patience, de la stratégie et une confiance mesurée dans notre système immunitaire. Mais pour conclure cette plongée sous la peau, il y a un dernier élément clinique dans nos sources.
- Speaker #1
La fameuse conclusion.
- Speaker #0
Une toute petite précision qui fait basculer notre perspective. On a passé tout ce temps à parler du staphylocoque doré comme d'un envahisseur extérieur, une menace qu'on attrape par malchance en touchant une surface contaminée.
- Speaker #1
Et c'est le cas lors d'une transmission active. Mais la dynamique de cette bactérie est beaucoup plus ambiguë.
- Speaker #0
Le document note, presque en passant, un fait saisissant concernant les personnes qui souffrent de furoncles à répétition. Ces récidives surviennent très souvent parce que le staphylocoque a établi une colonisation silencieuse sur des zones très spécifiques de leur corps.
- Speaker #1
Il vit déjà là ?
- Speaker #0
Et où ce micro-organisme mortel choisit-il de se cacher ? Il s'installe tranquillement dans des zones chaudes et humides, tout particulièrement à l'intérieur de nos narines ou dans le creux de nos aisselles. On passe un temps fou à désinfecter nos mains, terrifiés par l'idée d'attraper des germes du monde extérieur.
- Speaker #1
Alors que l'ennemi est déjà à l'intérieur ?
- Speaker #0
Mais réalisez ceci ! Cette ennemie redoutable, cette bactérie capable de provoquer des nécros explosives et de détruire les valves de notre cœur, elle vie peut-être déjà en ce moment même et paisiblement installée dans l'ombre de vos propres narines.
- Speaker #1
En symbiose secrète.
- Speaker #0
Elle patiente, tolérée par notre système immunitaire, dans une sorte de paix armée. Elle est là, et elle attend simplement qu'à quelques centimètres de là, un de nos millions de follicules pileux montre une infime faille.
- Speaker #1
C'est une pensée fascinante.
- Speaker #0
Alors, quand on observe notre peau dans le miroir en pensant voir une forteresse impénétrable, la réalité biologique nous impose une question vertigineuse. Sommes-nous vraiment les maîtres de notre corps hébergeant passivement nos bactéries ? Ou sont-elles, d'une manière incroyablement complexe, les véritables gardiennes exigeantes de notre fragile équilibre biologique ? C'est une réflexion qui mérite concilatarde.